Strategie e Good Practices nei settori rilevanti per la salute dei cittadini
Scheda a cura del Ministero della Salute
La salute, definita nel 1948 dall’Organizzazione Mondiale della Sanità (OMS) come
‘… uno stato di completo benessere fisico, mentale e sociale e non semplicemente l’assenza di malattia e di infermità’, è un bene comune che invita i governi ad adoperarsi in modo responsabile, attraverso programmi di educazione, al fine di promuovere stili di vita sani e di garantire ai cittadini un alto livello di benessere.
Difatti, il concetto di salute fa riferimento anche agli aspetti psicologici, alle condizioni naturali, ambientali, climatiche e abitative, alla vita lavorativa, economica, sociale e culturale, per cui le città giocano un ruolo fondamentale come promotrici di salute.
Con il termine ‘healthy city’ l’OMS descrive una città che è consapevole dell’importanza della salute come bene collettivo e che, quindi, mette in atto politiche per tutelarla e migliorarla, invitando tutti i cittadini all’etica e all’osservanza delle regole di convivenza civile.
L’organizzazione delle città è in grado di condizionare i bisogni, gli stili di vita e le aspettative dell’individuo, fattori che dovrebbero essere considerati con l’individuazione di adeguate strategie e lo sviluppo di buone pratiche da parte di tutte le Istituzioni.
Partendo da quest’ottica è nata la necessità di mettere in atto nelle aree urbane una strategia integrata, finalizzata a costruire un’idea di città come “promotore della salute”, attraverso un approccio multilivello che comprenda iniziative di vario genere, sociali prima ancora che sanitarie, quali interventi urbanistici, “laboratori” sugli stili di vita sani, come il programma Cities Changing Diabetes® che si pone l’obiettivo di studiare il legame tra diabete e città, stimolando iniziative per prevenire la malattia.
Tale progetto vede coinvolta anche Roma capitale e città metropolitana e prevede un ruolo attivo del Ministero della Salute, dell’ANCI, dell’Health City Institute, dell’ISS, di ISTAT, della Fondazione CENSIS, di CORESEARCH, di MEDIPRAGMA, di Cittadinanzattiva, di tutte le Università di Roma, dell’Osservatorio Nazionale per la Salute, dell’Istituto per la Competitività nelle Regioni e di tutte le Società Scientifiche e Associazioni Pazienti in ambito diabetologico.
La Medicina Generale dovrebbe allora pensare a modelli nuovi o comunque diversi rispetto a quelli attuali di offerta dei servizi e di organizzazione dell’assistenza, oppure più semplicemente, a un approccio comunicativo diverso, calibrato alla complessità e peculiarità del setting “urbano”.
La strategia integrata dovrà, quindi, prendere in considerazione le seguenti attività:
– inserire l’educazione sanitaria in tutti i programmi scolastici, con particolare riferimento ai rischi per la salute nel contesto urbano;
– diffondere in modo capillare buone pratiche per la promozione della salute nei luoghi di lavoro;
– promuovere una cultura alimentare appropriata attraverso programmi dietetici mirati, prevenendo sovrappeso e obesità;
– ampliare e migliorare l’accesso alle pratiche sportive e motorie per tutti i cittadini, favorendo lo sviluppo psicofisico dei giovani e l’invecchiamento attivo;
– sviluppare politiche locali di trasporto urbano orientate alla sostenibilità ambientale e alla creazione di una vita salutare, mediante la creazione di strade, piste ciclabili sicure e ben collegate, nonché un efficiente sistema di trasporto pubblico locale;
– prevedere attività di sensibilizzazione dei cittadini verso scelte più efficienti (da un punto di vista economico, ambientale e di impatto sulla propria salute) di mobilità urbana;
– creare iniziative locali per promuovere l’adesione dei cittadini ai programmi di prevenzione primaria, con particolare attenzione alle malattie croniche, trasmissibili e non trasmissibili;
– studiare e monitorare a livello urbano i determinanti della salute dei cittadini, promuovendo partnership multi-stakeholder attraverso una forte alleanza tra Comuni, Università, Aziende sanitarie, Centri di ricerca, industria e professionisti, per dare vita a interventi ‘intelligenti’ volti a ridurre i rischi per la salute e favorire un ambiente urbano sano e inclusivo;
– considerare la salute delle fasce più deboli e a rischio quale priorità per l’inclusione sociale nel contesto urbano.
La letteratura scientifica parla di modelli di “welfare generativo di comunità” per promuovere la prossimità, come di un tipo di interventi capaci di far crescere, a fianco del lavoro specialistico dei servizi, la presenza di relazioni e forme di cooperazione attiva tra i cittadini. Gli esempi sperimentati nel nostro Paese sono già numerosi e riguardano tutti gli aspetti della vita quotidiana. Dare in uso ai cittadini beni comuni, collaborare con le organizzazioni che sostengono la prossimità, valorizzare i contributi volontari nell’ambito delle proprie azioni, sono esempi di rafforzamento reciproco tra reti di prossimità e azione dei servizi, che possono essere sistematizzate, organizzate e valutate nell’ambito dei piani per la programmazione dei servizi.
Significative esperienze sono maturate in contesti di sanità pubblica locale, che potrebbero diventare un modello trasferibile in specifiche aree del Paese a particolare concentrazione di svantaggio sociale e sanitario.
L’esperienza delle microaree di Trieste, che interessa a oggi 13 piccole frazioni di dimensione compresa tra i 500 e i 2500 abitanti, si è basata sulla creazione di una rete di operatori sanitari presenti in modo continuo nei caseggiati popolari con maggiori problemi di reddito e integrazione sociale. L’intervento è volto a garantire aiuti diretti in ambito sanitario, ma anche a sviluppare relazioni di aiuto tra i cittadini e una sinergia tra i servizi. È stato coinvolto oltre il 5% della popolazione che risiede nelle aree più vulnerabili dal punto di vista sanitario e sociale, per la maggior densità di anziani e soggetti deprivati. Alcuni punti di forza dell’esperienza sono stati: la continuità nel tempo (oltre 10 anni); la convergenza e la cooperazione istituzionale intersettoriale (ASL, Comune, Ente case popolari, associazionismo); la centralità dell’azione delle strutture sanitarie nel coordinamento degli interventi di costruzione di reti sociali e istituzionali per la salute; gli importanti risultati sulla salute delle persone e sull’appropriatezza delle cure.
Un’ulteriore esperienza è quella condotta nella Valle Maira in Piemonte, che ha applicato a un ambito territoriale di tipo rurale e montano i medesimi principi di cooperazione istituzionale e centralità del coordinamento sanitario utilizzati a Trieste. Il modello ha dimostrato un elevato potenziale nella creazione di reti di relazione, anche in territori a elevata frammentazione e soggetti a spopolamento.
Non mancano, dunque, buone pratiche da cui ricavare insegnamenti in un’ottica di trasferibilità, per riuscire a sviluppare una pluralità di interventi sui gruppi vulnerabili, attivando in modo integrato tutte le risorse e le competenze disponibili in una comunità locale e, al tempo stesso, promuovendo capitale sociale di cui potrebbe beneficiare tutta la popolazione, e non solo i gruppi vulnerabili.
In particolare, il Piano Nazionale Cronicità che le diverse Regioni devono adattare alla propria rete di offerta sanitaria territoriale potrebbe essere l’occasione per trasferire questi modelli di prossimità con profitto, anche contando su nuove figure professionali che stanno prendendo forma in risposta ai nuovi bisogni dei più fragili, come l’infermiere di famiglia e di comunità o la farmacia dei servizi e della comunità.
Se tanto c’è da fare, altrettanto è stato sviluppato e attuato nel tempo a livello nazionale per prevenire e monitorare i rischi per la salute dei cittadini, effetti dell’impatto del cambiamento climatico e dei fattori ambientali.
Esiste in Italia una lunga tradizione nella valutazione degli effetti dei fattori ambientali sulla salute che ha coinvolto il sistema sanitario nazionale e il sistema delle Agenzie Regionali per la Protezione Ambientale (ARPA) attraverso attività di monitoraggio della qualità dell’aria e dei principali inquinanti (PM10 – NO2).
Studi epidemiologici hanno evidenziato che durante le ondate di calore alcuni sottogruppi di popolazione sono più vulnerabili e pertanto è importante indirizzare le risorse disponibili e definire specifiche misure di prevenzione rivolte a questi sottogruppi. I servizi locali sia sanitari (Asl) sia socio-assistenziali (Comune) dispongono di sistemi informativi (archivi nominativi degli assistiti, dei ricoveri, delle prestazioni ambulatoriali, delle prescrizioni farmaceutiche, delle esenzioni dal contributo sanitario per patologia, dell‘invalidità civile, dell‘assistenza domiciliare, ecc.) che, opportunamente integrati, in diverse città sono utilizzati per la definizione di una “anagrafe” dei suscettibili che rappresenta uno degli strumenti utili per mirare gli interventi preventivi e di assistenza.
Il Piano nazionale per la prevenzione degli effetti del caldo sulla salute è stato avviato dal Ministero della Salute nel 2005, attraverso specifici progetti del Centro nazionale per la prevenzione e il controllo delle malattie (Ccm), ed è coordinato dal Centro di competenza nazionale Dipartimento di Epidemiologia SSR Regione Lazio (DEP Lazio).
L’obiettivo è favorire il coordinamento interistituzionale ai vari livelli e fornire linee operative per la creazione di un sistema centralizzato di previsione e prevenzione degli effetti del caldo sulla salute.
Il Sistema nazionale di sorveglianza della mortalità giornaliera (SiSMG), attivo dal 2004, consente di:
- monitorare, in tempo reale, il numero di decessi giornalieri nella popolazione e di segnalare eccessi di mortalità al fine di attivare in tempi brevi interventi di risposta all’emergenza
- effettuare tempestivamente una valutazione dell’impatto sanitario di eventi meteorologici estremi (ondate di calore, freddo, piogge intense) e di altri fattori di rischio (epidemie influenzali, inquinamento atmosferico).
Il SiSMG include 34 città (capoluoghi di regione e città con oltre 250,000 abitanti; (Aosta, Bolzano, Trento, Torino, Milano, Brescia, Verona, Padova, Venezia, Trieste, Genova, Bologna, Firenze, Perugia, Ancona, Roma, Rieti, Viterbo, Civitavecchia, Frosinone, Latina, L’Aquila, Pescara, Napoli Campobasso, Potenza, Bari, Taranto, Cagliari, Catanzaro, Reggio Calabria, Palermo e Messina) e copre circa il 20% della popolazione Italiana.
L’Ufficio Anagrafe dei Comuni trasmette giornalmente, al Dipartimento di Epidemiologia SSR Lazio-ASL RM1, dati anonimi relativi alle denunce di decesso entro 24-72 ore dalla registrazione del decesso con informazioni anagrafiche (genere, data di nascita) e dati relativi al decesso (luogo del decesso, morte avvenuta per causa naturale/causa violenta).
I dati del SiSMG fanno parte del network europeo di sorveglianza EuroMOMO, che pubblica un bollettino settimanale sulla sorveglianza della mortalità in 19 paesi Europei.
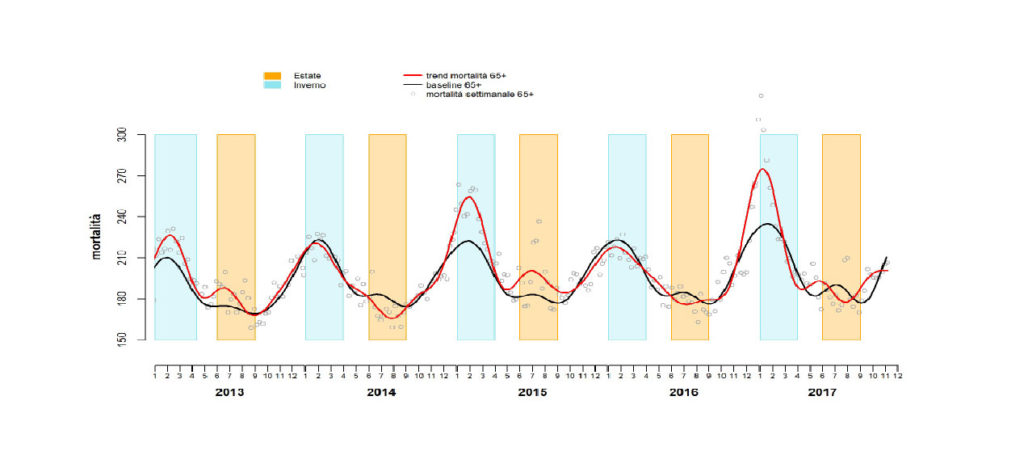
Figura 1 – Andamento stagionale della mortalità periodi estivo e invernale nella popolazione 65+ anni (2013-2017)
Vengono prodotti rapporti stagionali che valutano le variazioni di mortalità in relazione alle temperature estive ed invernali.
La sorveglianza settimanale permette di identificare in maniera tempestiva variazioni della mortalità nelle diverse città italiane incluse.
Nei grafici viene riportata la mortalità osservata (linea continua) e il valore di riferimento (baseline, definito come media settimanale sui dati di serie storica dei 5 anni precedenti, pesato per la popolazione residente).
Per ogni settimana, vengono riportati i decessi medi giornalieri complessivi per le città italiane per classe di età (65+, 65-74, 75-84, 85+).
Sorveglianza Epidemiologica
Per prevenire e controllare le principali malattie infettive trasmesse da vettori, il Ministero della Salute e l’Istituto Superiore di Sanità mantengono attivo un sistema di sorveglianza epidemiologica, che prevede una continua valutazione della situazione e l’elaborazione annuale dei casi riscontrati, ed entomologica mediante il controllo degli insetti vettori, con un approccio ‘One Health’ (Una Salute) comprendente sia la salute umana che animale.
Allo stesso tempo è importante che il cittadino adotti comportamenti responsabili.
Per prevenire le punture di zanzara il cittadino può:
– utilizzare repellenti cutanei per uso topico, seguendo le istruzioni indicate sui foglietti
illustrativi;
– alloggiare in stanze dotate di impianto di condizionamento d’aria o di zanzariere;
– in presenza di zanzare in ambienti interni, vaporizzare spray a base di estratti di piretro o di piretrina o utilizzare diffusori di insetticida operanti a corrente elettrica, areando bene i locali prima di soggiornarvi;
– indossare indumenti di colore chiaro che coprano il corpo il più possibile.
Il cittadino dovrebbe inoltre:
– evitare l’accumulo di acqua in contenitori esterni (vasi da fiori, bottiglie e altri contenitori che possono contenere l’acqua) per impedire che diventino terreno fertile per le zanzare;
– coprire i serbatoi di stoccaggio dell’acqua per uso domestico in modo che le zanzare non possano entrare;
– non lasciare accumulare i rifiuti all’interno e all’esterno delle abitazioni e buttarli via in sacchetti di plastica chiusi conservati in bidoni della spazzatura coperti;
– mantenere puliti gli scarichi che possono causare ristagni d’acqua.
Per prevenire le morsicature da zecche, quando fa attività all’aperto, soprattutto in are boscose, il cittadino può:
– indossare un abbigliamento adatto: scarpe chiuse (meglio stivali), maglia a maniche lunghe e infilata dentro i pantaloni, pantaloni lunghi con le estremità infilate dentro i calzini/calzettoni, cappello o copricapo;
– preferire abiti di colore chiaro (rendono più facile l’individuazione delle zecche);
– eventualmente utilizzare sulla pelle repellenti per insetti seguendo attentamente le indicazioni riportate in etichetta e spruzzare gli abiti con prodotti piretroidi;
– camminare al centro dei sentieri, evitando di strisciare contro la vegetazione lungo il margine dei sentieri, non addentrarsi nelle zone in cui l’erba è alta, non sedersi direttamente sull’erba;
– al termine del soggiorno all’aperto, effettuare un attento esame della propria pelle, dei propri indumenti e rimuovere le zecche eventualmente presenti;
– scuotere eventuali panni (coperte, tovaglie) che siano stati stesi sull’erba, prima di tornare a casa;
– trattare gli animali domestici (cani) con prodotti repellenti contro i parassiti esterni (collari, spot-on);
– spazzolare gli indumenti prima di portarli all’interno delle abitazioni.










